Krankheitsverlauf
Bei MPS I handelt es sich um eine “systemische” Erkrankung, d.h. sie betrifft den ganzen Organismus. Die Ablagerungen und die daraus resultierenden Symptome nehmen im gesamten Körper kontinuierlich zu.
Unbehandelt verläuft MPS I “progressiv”, die Symptome verschlimmern sich je nach Schweregrad der Erkrankung nach und nach, bis hin zu irreversiblen Organschäden, die bei der schweren Verlaufsform oftmals zum frühen Tod führen.
MPS I tritt in sehr unterschiedlichen Verlaufsformen auf. Obwohl alle MPS-I-Patienten den gleichen Enzymdefekt aufweisen, ist aus biochemischen Untersuchungen nicht nachzuweisen, welchen Verlauf die Krankheit nehmen wird.
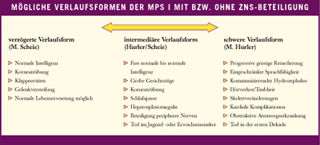
Die schwerste Verlaufsform wird als MPS I-Hurler bezeichnet. Ein Kind mit MPS I-Hurler weist alle klassischen Symptome sowie eine schwere geistige Behinderung bereits in frühester Kindheit auf. Meist sterben die kleinen Patienten bereits zwischen dem achten und zehnten Lebensjahr an Lungenentzündung oder Herzversagen.
Am anderen Ende des symptomatischen Spektrums steht MPS I-Scheie, die als “verzögerte” Verlaufsform gilt. Bei diesen Patienten sind meist das Skelettsystem, die Augen und das Herz betroffen. Die Patienten sind meist durchschnittlich groß und werden oft erst im zweiten Lebensjahrzehnt durch Gelenkversteifungen und Hornhauttrübung auffällig. Scheie-Patienten verfügen über eine normale Intelligenz und erreichen häufig ein normales Lebensalter.
Morbus Hurler und Morbus Scheie stellen jeweils die beiden Endpunkte des klinischen Spektrums der MPS I dar. Dazwischen existieren alle Ausprägungen, die als intermediäre Verlaufsform bzw. MPS I-Hurler/Scheie eingestuft werden.
Zusätzlich sind auch atypische Verlaufsformen und spätmanifeste Verlaufsformen bekannt.
Neben der traditionellen Einteilung in die drei klassischen Verlaufsformen hat sich bei Ärzten die diagnostische Unterteilung in MPS I mit und ohne Beteiligung des Zentralnervensystems (ZNS) zugunsten einer besseren Prognosestellung und Therapieplanung bewährt.